הפרעות קצב לב
מילים נרדפות במובן הרחב ביותר
- הפרעות בקצב הלב
- הפרעות קצב
- טכיקרדיה
- ברדיקרדיה
- פרפור פרוזדורים
- פרפור פרוזדורים
- תוספות
- תסמונת סינוס חולה
- חסימת AV
- הפרעות קצב של supraventricular
- הפרעות קצב חדריות
הַגדָרָה
הפרעה בקצב הלב (נקראת גם הפרעות קצב, "לא קצביות") היא הפרעה ברצף פעימות הלב הרגיל, הנגרמת כתוצאה מתהליכים לא סדירים בהתפתחות והולכה של עירור בשריר הלב. הפרעות קצב לב יכולות להיות מסכנות חיים ולהופיע כתוצאה ממחלות לב או מחלות אחרות. אך הם מופיעים גם אצל אנשים בריאים אורגניים ואינם יכולים להיות בעלי ערך מחלה כלשהו.
אֲנָטוֹמִיָה
הפרעת קצב הלב היא שינוי בקצב הלב "הרגיל". כדי להבין כיצד הסוגים השונים של הפרעות בקצב הלב נבדלות זו מזו ואיך הן מתעוררות, כדאי לבדוק את היסודות של האנטומיה והפיזיולוגיה של הלב.
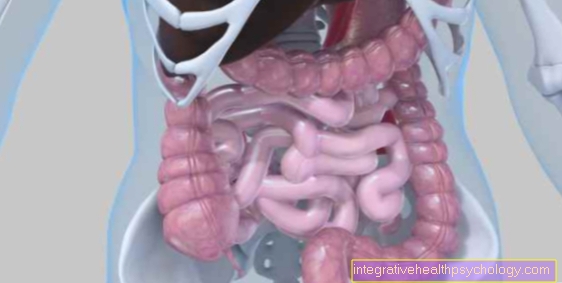
ללב האדם ארבעה מרכיבים: אטריה ימין ושמאלית, וחדר שמאל וימין. חצאי הלב הימניים והשמאליים מופרדים מחיץ הלב. הדם העשיר בחמצן של מערכת הדם מגיע לאטריום הימני דרך הוונה קאווה הגדולה הנחותה והנונה קאווה הגדולה. כאשר אטריום הימין מתכווץ, הדם נאלץ לחדר ימין. לאחר התכווצות האטריום הימני אחריו התכווצות חדר החדר הימני, השואב את הדם לריאות. הדם המחומצן עכשיו זורם מהריאות לאטריום השמאלי, ואז לחדר שמאל ומכאן לתוך אבי העורקים.
הדם יכול לזרום רק בכיוון אחד בלב, זה מובטח על ידי מסתמי הלב. ישנם ארבעה שסתומי לב, שני שסתומי עלונים כביכול שוכנים בין האטריום לחדר ושני שסתומי כיס מה שנקרא שוכנים בין תאי הלב לכלי הדם היוצאים הגדולים, כלומר עורקי הריאה ועור העורקים.

- פרוזדורים ימניים -
דקריום אטריום - חדר ימין -
Ventriculus דקסטר - אטריום שמאלי -
אטריום סניסטרום - חדר שמאל -
Ventriculus מרושע - קשת אבי העורקים - אבי העורקים
- וונה קווה מעולה -
ונה קווה מעולה - התחתית של הנווה קאווה -
וריד נבוב תחתון - גזע עורקי ריאה -
תא המטען הריאתי - ורידים ריאתיים שמאליים -
Sinastrae Venae pulmonales - ורידים ריאתיים ימניים -
שקעי ריאות בוונה - שסתום מיטרלי - Valva mitralis
- שסתום טריקוספיד -
שסתום טריקוספיד - מחיצת חדר -
ספיגה בין-מרכזית - שסתום אב העורקים - אבי העורקים
- שריר הפפילרי -
שריר הפפילרי
תוכל למצוא סקירה כללית של כל תמונות Dr-Gumpert ב: איורים רפואיים

- צומת סינוס -
Nodus sinuatrialis - צומת AV -
Nodus atrioventricularis - תא המטען של הולכת העירור
מערכות -
Fasciculus Atrioventricular - ירך ימין -
דקסטרום קרוס - רגל שמאל -
Crus sinistrum - ענף ירך אחורי -
ר 'cruris sinistri posterior - ענף הירך הקדמי -
ר 'קרוריס סיניסטרי קדמי - סיבי פורקינה -
תת-לב-לב - פרוזדורים ימניים -
דקריום אטריום - חדר ימין -
Ventriculus דקסטר
תוכל למצוא סקירה כללית של כל תמונות Dr-Gumpert ב: איורים רפואיים
יסודות / פיזיולוגיה של הלב
קצב הלב הוא רצף ההתכווצויות הכרונולוגיות של הלב "האיבר השואב".ביצועי הלב מוגדרים על ידי קצב קבוע של פעולות הלב. "פעימות לב" מורכבות למעשה משני כיווצים ברצף מהיר (התכווצות של שריר לב), אלה של האטריום והתכווצותו הבאה של החדר. לפיכך ניתן לסווג הפרעות קצב לב על פי שני קריטריונים:
- מקום מוצא = היכן שההפרעה מתרחשת, באטריום או בחדר
- סוג שינוי הקצב = הלב פועם מהר יותר באופן כללי (טכיקרדיה) או איטי יותר (ברדיקרדיה)
ישנן דרכים רבות אחרות לסווג הפרעות קצב לב, אולם חלקן מסובכות מאוד מכיוון שהן דורשות ידע בסיסי רב בפיזיולוגיה (תפקוד מערכות האיברים). הסיווג שנבחר כאן הוא אחד הנפוצים ביותר בתרגול הקליני היומיומי.
מה גורם ללב לפעום? המוזרות של הלב היא דור גירויים חשמליים משלו, הגורמים לתאי השריר להתכווץ. מבדילים בין שרירי העבודה בפועל לבין הולכת הגירוי או מערכת יצירת הגירויים. באזורים שונים בלב יש תאים שיכולים לייצר באופן עצמאי פוטנציאלים חשמליים. לאחר מכן, פוטנציאלים אלו מובלים אל שרירי העבודה בפועל דרך מערכת ההולכה. זה ממיר את הגירויים החשמליים לכיווץ.
מערכת הגירוי כוללת את צומת הסינוס, את צומת ה- AV ומרכזי עירור כפופים. ה צומת סינוס ניתן לדמיין בצורה הטובה ביותר את קוצב הלב הגדול. אצל אנשים בריאים, תדירות צומת הסינוס קובעת את התדירות של הלב פועם לדקה (כ 60-90 פעמים).
מחזורו מועבר על ידי מערכת הולכת הגירוי למרכזי הגירוי האחרים, אשר לאחר מכן מכוונים את התדר שלהם, אחד מדבר על קצב הסינוס. אולם אם צומת הסינוס נכשל, מרכזי הריגוש האחרים יכולים להשתלט חלקית על משימתו. צומת הסינוס ממוקם בשרירי פרוזדורים ימין, הגירויים שלו מועברים ישירות לשרירי העבודה של הפרוזדורים ול צומת AV מועבר. הוא גם הסמכות כי קצב לב המותאם לצמיתות לצרכי האורגניזם, למשל הוא מאיץ את פעימות הלב בזמן האימון ומאט אותו בזמן השינה. צומת ה- AV נמצא בשרירים שבין האטריה לחדר, הוא מעביר את דחפי הסינוס אל צרור שלו בעיכוב. אם צומת הסינוס נכשל או הולכת הגירוי חסומה, הוא יכול גם להפוך לשעון עצמו. עם זאת, התדירות של 40-50 פעימות לדקה היא הרבה מתחת לשיעור של צומת הסינוס.
ה מערכת הולכה מחבר את צמתי הסינוס ו- AV ומוביל משם לשרירי העבודה של התאים. לאחר צומת ה- AV, מה שנקרא נסגר הצרור שלו שלדברי המגלה לימין ושמאל ירך של טווארה מחולק. אלה מוליכים לבסוף את הגירויים החשמליים ל סיבי פורקינהזה נגמר בשכבת שריר הלב של החדרים.
התוצאה היא אפשרות סיווג נוספת להפרעות קצב לב:
- קסםחינוכיהפרעה (כאן הבעיה נעוצה בסינוס או בצומת AV) או
- קסםהַנהָלָההפרעה (כאן טמונה הבעיה בהעברת הדחפים)
סיווג הפרעות קצב לב
בברדיקרדיה, הלב פועם לאט והדופק הוא פחות מ -60 פעימות בדקה. לעיתים קרובות ניתן להבחין בברדיקארדיה אצל ספורטאים תחרותיים מבלי להיות פתולוגיים.
שתי הפרעות הקצב העיקריות הקשורות ברדיקרדיה הן:
ברדיקרדיום =
- תסמונת סינוס חולה
- חסימת AV
בטכיקרדיה, הלב פועם במהירות יוצאת דופן, הדופק הוא מעל 100 פעימות בדקה. טכיקרדיה יכולה להופיע גם בהתרגשות רבה ובמאמץ גופני.
הפרעות קצב טכיקרדידיות מחולקות עוד יותר על פי מקורן:
הפרעות קצב של יתר טכיקרדיה
(Supraventricular = supra- = over -ventricular = מהחדרים (החדרים), כלומר באטריה.)
- Extrasystoles extrasentricular
- טכיקרדיות על גבי סיביות
- AV צומת Reentry טכיקרדיה = תסמונת וולף-פרקינסון-לבן (WPW)
- פרפור פרוזדורים
- פרפור פרוזדורים
הפרעות קצב טכיקרדיה
- Extrasystoles חדרית
- טכיקרדיות חדריות
- רפרוף חדרי
- פרפור חדרי
הסיבות: כאמור, הפרעות קצב לב יכולות להופיע גם אצל אנשים בריאים גופניים. לרוב הם מופיעים באופן ספורדי במצבים מיוחדים ומשך זמן קצר. הפרעת קצב תכופה או ממושכת, לעומת זאת, ניתנת לרוב לאיתור לשלושה גורמים ספציפיים:
- הפרעות מטבוליות למשל תרופות או בלוטת התריס יתר
- מחלות לב למשל התקף לב
- מומים מולדים
מחלות לב שונות הן הגורם השכיח ביותר להתפתחות פעימות לב לא סדירות. בגלל אספקת חמצן מופחתת או נזק ישיר לתאי שריר הלב, אלה כבר לא יכולים לעבוד כראוי. מחלות לב שיכולות לגרום להפרעות קצב כוללות:
- מחלת לב כלילית (CHD),
- אי ספיקת לב (אי ספיקת לב),
- מחלת לב מסתמית,
- שריר הלב או
- לחץ דם גבוה.
תנאים שיכולים להוביל להפרעות קצב
זה כולל גם הפרעות מטבוליות, גורמי הסיכון למחלות לב שהוזכרו לעיל, בפרט ל- CHD.
- יתר פעילות של בלוטת התריס: עם בלוטת התריס הפעילה יתר, הפרשתם המוגברת של הורמוני בלוטת התריס יכולה להוביל להפרעות קצב לב.
- תסמונת דום נשימה בשינה: תסמונת דום נשימה בשינה מתייחסת להתרחשות של הפסקות קצרות בנשימה במהלך השינה. זה יכול להוביל לברדיקרדיה והפרעות קצב לב אחרות.
- היפוקסיה (אספקת חמצן לא מספקת): מחלות של הריאות המובילות לאספקת חמצן מופחתת לאורגניזם או מצבי הלם עלולים לגרום לנזק משני ללב. זה בתורו יכול להוביל להופעה של הפרעות קצב.
- השמנת יתר (עודף משקל לא תקין): זהו גורם סיכון להפרעות קצב, בעיקר פרפור פרוזדורים, כמו גם ל- CAD
- סוכרת ("סוכר"): כלי הגוף הגדולים והקטנים נפגעים כתוצאה מסוכרת, זהו גורם סיכון ל- CHD
- תרופות: תרופות רבות עלולות להוביל להפרעות קצב כתופעת לוואי, וזו הסיבה להיסטוריה תרופתית מדויקת חיונית אם מתרחשים הפרעות קצב.
- אלכוהול: צריכה מוגזמת של אלכוהול עלולה להוביל להפרעות בקצב הלב.
- לחץ: הדבר הראשון שיכול לקרות הוא דפיקות לב עקב לחץ, שיכולים להתפתח להפרעות קצב לב עם לחץ ממושך ודפיקות לב מתמשכות.
- יתר לחץ דם ריאתי (יתר לחץ דם ריאתי): המחצית הימנית של הלב צריכה לשאוב ללא הרף כנגד לחץ הדם הגבוה שבריאות כאשר המחלה מתרחשת.
אם הלב כבר לא יכול להפעיל את הלחץ הדרוש, לעומת זאת, החדר הימני והאטריום הימני בלב מתגדלים.
התוצאה היא הפרעות קצב לב.
קרא עוד בנושא: תסמינים של התקף לב
הפרעות קצב מסוימות
להלן, הפרעות הקצב האינדיבידואליות מתוארות ביתר פירוט ומוסברות כיצד הן מתעוררות ואילו תסמינים הם קשורים.
הכלי החשוב ביותר לאבחון הפרעות בקצב הלב הוא ה- EKG (אלקטרוקרדיוגרפיה). הפרעות קצב לב שונות מובילות לשינויים אופייניים ב- EKG. אלה מתוארים גם כאן. היכולת "לקרוא" א.ק.ג בצורה נכונה זה לרוע המזל דבר קשה ביותר הדורש ידע רב על התהליכים הפיזיולוגיים שבלב. בעקבות התיאור של הפרעות קצב לב בודדות, תמצאו כמה הסברים לפונקציונליות הבסיסית של א.ק.ג.
קרא עוד על זה:
- הפרעות קצב מוחלטות
- הפרעת קצב לב
טיפול בהפרעות קצב לב
טיפול כללי
לא כל הפרעות קצב לב יש צורך בטיפול מיידי, שכן צורות רבות - במיוחד עבור אנשים עם לב בריא אחרת - אינן מהוות איום ואינן מובילות למגבלות גופניות.
הפרעות הקצב הנפוצות ביותר אצל אנשים עם לב בריא הם פעימות הנוספות, הנקראות גם אקסטראיסטולים. לפיכך טיפול נחוץ רק אם מופיעה הפרעה בקצב בלב לחוץ שכבר או שהסימפטומים הנלווים אליו גורמים ללקות פיזיות או פסיכולוגיות חזקות באופן סובייקטיבי.
בדרך כלל מבדילים בין:
- תְרוּפָתִי
- חַשׁמַלִי ו
- טיפול פולשני,
סוג הטיפול בקצב בהתאם לסוג ההפרעה (טכיקרדיאק, הפרעה ברדיקרדית, פעימות נוספות וכו.). בתרופה, טיפול נגד הפרעות קצב, משתמשים במספר תרופות המחולקות לארבע כיתות שונות:
לשיעור א ' כוללים חומרים החוסמים תעלות נתרן שנקראות בלב (למשל פלקainיד)
לשיעור ב ' אלה שחוסמים קולטנים? 1 (חוסמי בטא, למשל metoprolol)
לכיתה ג ' מעכבי תעלות אשלגן (למשל, amiodarone) ו-
לכיתה ד ' אלה שמעכבים תעלות סידן (למשל ורפאמיל).
מטרת כל התרופות הללו היא לווסת ולייצב את קצב הלב.
מה שנקרא טיפול חשמלי כולל, מצד אחד, השתלת קוצב לב להפרעות קצב לב הגורמות לדופק איטי מדי. המכשיר החשמלי ממריץ את שרירי הלב להתכווץ במקצב מסוים, כך שמובטחת שאיבה קבועה מספיק.
מצד שני, זה גם שייך השתלת דפיברילטור לטיפול חשמלי המשמש רצוי להפרעות בקצב מהיר (למשל פרפור חדרי). אם המכשיר רושם את הקצב היוצא מכלל שליטה, הוא מעביר גל של חשמל ללב, שבדרך כלל מחזיר אותו לקצב רגיל ומווסת.
ניתן להשתמש גם בהלם חשמלי חיצוני להגנה על הלב במקרה של הפרעות קצב לב, במיוחד באטריום (למשל רפרוף פרוזדורים, פרפור פרוזדורים) להחזיר אותו לקצב הרגיל שלו. הליך זה נקרא cardioversion חשמלי ומבוצע בהרדמה קצרה במינון נמוך יותר מדפיברילציה (ניתן לבצע פעולות לב ריאה רפואיות גם ללא הרדמה!).
מה שמכונה אבלציה של קטטר הוא אחת משיטות הטיפול בקצב פולשני. את מיקומי הפרעות הקצב מחפשים באופן ספציפי במהלך בדיקת צנתר לב ואז מוחלת רקמת הלב, האחראית על הפרעת הקצב.
חוסמי בטא
חוסמי בטא הם תרופות המסוגלות להשתמש בקולטנים מסוימים, מה שנקרא? -קולטנים (קולטני בטא) לחסימת גוף האדם ובכך להשפעות של הורמוני לחץ אדרנלין/ נוראדרנלין כדי למנוע קולטנים אלה.
רצוי להשתמש בהם במה שמכונה הפרעות קצב טכיקרדיאיותכהפרעות קצב בהן הלב פועם עם פעימות רבות מדי בדקה.
ישנן שתי צורות שונות של קולטנים אלה באורגניזם האנושי, וריאנט אחד ממוקם על הלב (? 1) והשני על כלי הדם (? 2), כך שיש גם סוגים שונים של חוסמי בטא, תלוי איזה קולטן יש לחסום (סלקטיבי? 1 או? 2 או לא נבחרים את שני הקולטנים).
כחלק מהטיפול בהפרעות קצב לב, עדיפות להשתמש בחוסמי בטא הפועלים רק על קולטני ה- 1 של הלב (למשל. Metoprolol, ביסופרולול) ומרגיעים את פעימות פעימות הלב. מכיוון שקיימים גם כמה נוגדי הפרעות קצב אחרות לטיפול בהפרעות קצב, אלה מחולקים ל -4 כיתות, כאשר חוסמי הבטא מהווים את המחלקה השנייה.
בניגוד למרבית תרופות נגד הפרעות קצב אחרות, לחוסמי בטא יש השפעה מוכחת ומאריכת חיים, כך שיש להם חשיבות רבה בטיפול בקצב לב ומשמשים כאמצעי הבחירה להסדרת רגולציה ונורמליזציה של הולכה של עירור בלב.
מהם הסימנים להפרעת קצב?
הכירו בקצב לב לא תקין
בנוסף לתסמינים האופייניים העלולים לגרום להפרעות בקצב הלב, בדיקה גופנית ראשונית כבר יכולה לספק עדות להפרעה בקצב:
על ידי תחושת הדופק (למשל על פרק כף היד; גם קל מאוד לעשות זאת באופן עצמאי) או האזנה ללב בעזרת סטטוסקופ על ידי רופא, ניתן לאתר בקלות אי סדרים בפעימות הלב.
לעתים קרובות נמדד גם לחץ הדם כך שהרופא יכול לקבל תמונה כוללת של מצב מערכת הלב וכלי הדם. על מנת להבטיח אבחנה של הפרעת קצב לב ובעיקר לקבוע את הסוג המדויק של הפרעת הקצב, א.ק.ג.אלקטרוקרדיוגרפיה) כתוב.
הזרמים החשמליים של הלב נמדדים על ידי אלקטרודות ומוקלטים על ידי מכשיר.
ה א.ק.ג. יכול בתנאי מנוחה (רגוע בשכיבה) או בתנאי לחץ (בזמן ריצה או רכיבה על אופניים), תלוי אם מדובר בהפרעה בקצב שמתרחשת רק בזמן מאמץ גופני או אפילו במנוחה. אם הפרעות בקצב הלב לא נמשכות, א.ק.ג ארוכת טווח (מכשיר א.ק.ג נייד נמדד את הדופק 24 שעות ביממה) או מה שמכונה מקליט אירועים (מכשיר א.ק.ג נייד בו משתמש המטופל לביצוע מדידות בכל פעם שמתרחשים תסמינים) מאפשרים לזהות את הפרעות הקצב הספורדיות.
תסמינים של הפרעות קצב
הסימפטומים של הפרעות קצב לב יכולות להיות מגוונות בדיוק כמו שיש סוגים שונים של הפרעות קצב. ככלל, הם מתרחשים עם שינויים בתדירות פעימות> 160 / דקה ו <40 / דקה ועם כל חריגות פעימות המובילות להפרעות במערכת הלב וכלי הדם.
במקרים מסוימים הם יכולים להופיע נטולי תסמינים לחלוטין, כך שהאדם הנוגע בדבר אינו חש בשינויים כלשהם והאבחנה נעשית במקרה כחלק מבדיקות שגרתיות אצל רופא המשפחה.
עם זאת, הפרעות קצב בדרך כלל מלוות בסימפטומים קלים יותר או פחות, כך שאנשים לבבים אחרת יבחינו בשינויי הקצב בצורה של מה שמכונה דפיקות לב:
המשמעות היא לב מירוץ מוחשי, מעד או מכה בקול רם, הנגרם כתוצאה ממכות נוספות, נשירה או תאוצה לטווח הקצר. אנשים רבים שנפגעו אף מדווחים כי ניתן לחוש דפיקות לא סדירות בגרון.
בכל פעם שהפרעות בקצב הלב גורמות להפרעות באספקת הדם לגוף (למשל במקרה של הפרעות קצב איטיות או הפרעות במשיכות עצירה, כך שזרימת הדם מוגבלת (בקצרה)), תלוי בחומרה, יכולים להופיע תסמינים נוספים כמו סחרחורת, חוסר התמצאות. , הפרעות ראייה או דיבור, התמוטטות או התעלפות (סינקופ).
אם הפרעות בקצב הלב מתרחשות אצל חולים שכבר סבלו מלב שנגרם לו בעבר (אי ספיקת לב), זה יכול להוביל להידרדרות במצב הלב. זה בדרך כלל בא לידי ביטוי בצורה של קוצר נשימה חדש או מחמיר, תחושת אטימות בחזה, כאבי לב (אנגינה פקטוריס) או אפילו הצטברות נוזלים בריאות (בצקת ריאות).
הפרעות קצב לב נפוצות בדרך כלל ולעיתים קרובות הן אינן מסכנות חיים. זה תמיד מסוכן אם לב שנפגע כבר סובל מהפרעה נוספת בקצב או אם יש הפרעות הולכה קשות שתפוקת הדם של הלב כבר לא מספיקה. הפרעות הולכה מסכנות חיים כוללות z. B. רפרוף חדרי, פרפור חדרי וחסימה AV בדרגה 3 ללא קצב תחליף.
סימנים לקצב לב לא תקין
לא כל הפרעות בקצב הלב גורמות לתסמינים גופניים ברורים, כך שבמקרים רבים הם נוהגים לשים לב במשך זמן רב ומתגלים יותר במקרה במהלך בדיקות שגרתיות.
עם זאת, אם הם מביאים לתסמינים בולטים, הסימנים הראשונים להפרעות קצב יכולות להיות תחושת מעידה של הלב (דפיקות לב, עם פעימות נוספות או הפרעות קצרות במכות) דפיקות לב או דפיקות לב (עם פעימות לב מהירות), שניתן לחוש עד גרון.
אם תפקוד השאיבה של הלב ובכך תפוקת הדם נפגע מהפרעה בקצב, סחרחורת, קלילות, התעלפות או התקפי חוסר הכרה יכולים להיות סימנים.
אך כאבי לב והידוק בחזה (אנגינה פקטוריס) יכולים גם הם להוות סימן להפרעות בקצב הלב, במיוחד כאשר אי אפשר לספק יותר את הספק בדם ובחמצן עצמו עקב פעימות לא סדירות ועמוס יתר על המידה.
קרא עוד בנושא זה בכתובת: כאבי לב ולחץ בחזה - מה לעשות
הפרעות קצב לב אצל ילדים
באופן עקרוני, כל סוגי הפרעות הקצב הלב שמתרחשות אצל מבוגרים יכולים להיות נוכחים גם בילדות. ברוב המקרים, לעומת זאת, אלה אינם נרכשים, כפי שקורה למבוגרים, אלא מההתחלה הפרעות קצב מולדות (לְמָשָׁל מומי לב מולדים, מומים במסתמי לב, מחלות שרירי לב וכו '.).
במקרים מסוימים הפרעות קצב לב יכולות להופיע באופן ספורדי אצל מתבגרים ו"גדלים יחד "במהלך ההתפתחות. יש לציין כי זה נורמלי לחלוטין שלילדים סובלים מקצב פעימות לב מהיר יותר מהמבוגרים ולכן לא תמיד סובלים מהפרעות קצב לב מהירות.
הסימפטומים אצל ילדים ומתבגרים דומים לאלה אצל מבוגרים, אך הם פחות סימנים בילדים קטנים ותינוקות בגלל היכולת המוגבלת או לא מספקת לתקשר מ:
שינויים בהתנהגות, עייפות או חוסר שקט, דמעות, חוסר רצון לשתות / לאכול, חיוורון, שינוי צבע כחול וחוסר כוח יכולים להעיד על הפרעות קצב לב המובילות לפגיעה גופנית.
הפרעות קצב לב בזמן גיל המעבר
ה הַפסָקַת וֶסֶת גם האישה אקלימי נקרא - פירושו שינוי הורמונאלי משמעותי לגוף הנשי:
על ידי הירידה בייצור ההורמונים אסטרוגן ו פרוגסטרון בתוך ה שחלות האישה.
הסימפטומים האופייניים לגיל המעבר נובעים בעיקר מהיעדר אסטרוגן, כך למשל:
- גלי חום
- הזעות
- הפרעות שינה
- גם עצבנות ועצבנות
- כאבי מפרקים ושרירים
- יחסי מין כואבים
- הפרעות דימום ו אוסטאופורוזיס
יכול לבוא.
אך המחסור בהורמונים מורגש גם בלב, כך שנשים רבות במהלך גיל המעבר מתלוננות על דפיקות לב ועל דפיקות לב או מעידות.
הסיבה נעוצה בחוסר היעילות של ההורמונים הנשיים:
באזור מערכת הלב וכלי הדם, האסטרוגן אחראי בעיקר להרחבת כלי הדם, כך שמצד אחד מורידים את לחץ הדם, הלב לא צריך לשאוב כמו שהוא חזק ומסופק טוב יותר עם דם.
מחסור באסטרוגן גורם אפוא להיצרות הכלי ובכך לעלייה בלחץ הדם ועבודה נוספת ללב. בנוסף, למחסור באסטרוגן השפעה חיובית על מערכת העצבים האוטונומית, מה שהופך אותו לרגש יותר בקלות. מאז הצמחייה מערכת עצבים מעורב גם בשליטה על הלב, הרגישות המוגברת הופכת את עצמה לרגישה גם כאן, כך שגידול ב תדירות פעימות ו הפרעות קצב יכול להתרחש.
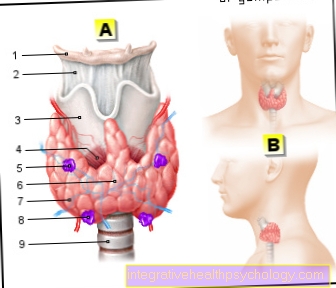
הפרעות קצב ובלוטת התריס
התריס יכול תמיד לגרום להפרעות בקצב הלב אם הוא פעיל יתר בתפקודו ומייצר יותר מדי הורמוני בלוטת התריס, כך שמספק יתר מהם מתרחש במערכת הדם (יתר בלוטת התריס = יתר של בלוטת התריס).
גוש שפיר ברקמת בלוטת התריס מוביל גם לבלוטת התריס פעילה יתר. זה משפיע גם על תפקוד הלב. קרא עוד בנושא למטהאדנומה אוטונומית של בלוטת התריס
זה לרוב המקרה בהקשר של מחלות בלוטת התריס מסוימות, כמו המחלה האוטואימונית Graves או אוטונומיה של רקמת בלוטת התריס. צריכה מוגזמת של תרופות המכילות הורמוני בלוטת התריס יכולה גם היא להוביל לאספקת יתר.
ההשפעה של הורמוני בלוטת התריס בגוף היא מגוונת, כך שבין היתר הם מגבירים את קצב חילוף החומרים הבסיסי, מגבירים את התרגשות של תאי עצב ושריר וממריצים את חילוף החומרים הפוספט והסידן.
בלב הם גם גורמים לעלייה ברגישות של קולטני ß1 להורמוני לחץ, כך שההשפעה של אדרנלין ונוראדרנלין על הלב מוגברת. משמעות יתר של הורמוני בלוטת התריס פירושה אפוא שהלב עשוי לבלתי מורגש מדי, כך שיכולים להופיע הפרעות קצב לב כמו טכיקרדיה (פעימות לב מואצות מאוד,> 100 פעימות בדקה), פעימות נוספות או אפילו פרפור פרוזדורים.